Bác sĩ: ThS.BS Nguyễn Thị Lự
Chuyên khoa: Tim mạch
Năm kinh nghiệm: 09 năm
Hội tim mạch Châu Âu năm 2019 đã thống nhất bệnh mạch vành gồm các hội chứng sau:
+ Hội chứng mạch vành mạn tính gồm bệnh tim thiếu máu cục bộ, bệnh mạch vành ổn định hay suy vành
+ Hội chứng mạch vành cấp gồm:
Trong hội chứng mạch vành cấp không có ST chênh lên lại được chia làm 2 bệnh cảnh là cơn đau thắt ngực không ổn định và nhồi máu cơ tim không có ST chênh lên. Hai bệnh cảnh này có các tính chất gần giống nhau và được phân biệt bởi dấu ấn men tim: Troponin T/I tăng lên trong nhồi máu cơ tim không có ST chênh lên, ngược lại trong cơn đau thắt ngực không ổn định thì Troponon T/I lại bình thường.
Sinh lý bệnh trong hội chứng mạch vành cấp không có ST chênh lên chính là do sự mất ổn định của mảng vữa xơ động mạch vành. Khi có sự nứt vỡ mảng xơ vữa và hình thành cục máu đông nhưng chưa gây ra tắc hoàn toàn động mạch vành sẽ gây ra hội chứng mạch vành cấp không có ST chênh lên và không xuất hiện sóng Q trên điện tâm đồ do chỉ có thiếu máu cấp ở lớp dưới nội tâm mạc.
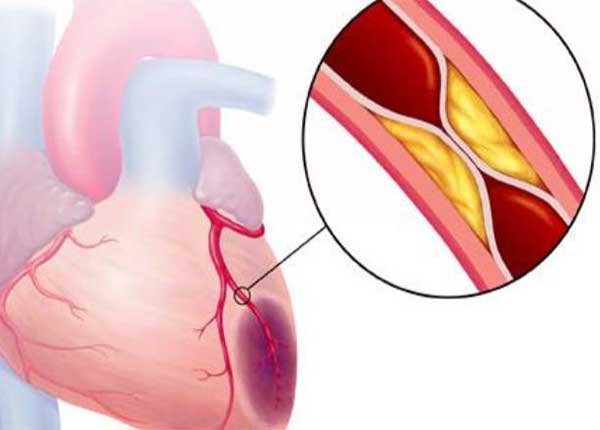
Sinh lý bệnh trong hội chứng mạch vành cấp không có ST chênh lên chính là do sự mất ổn định của mảng vữa xơ động mạch vành
Trường hợp cục máu đông hình thành ồ ạt trên nền mẳng xơ vữa bị nứt vỡ sẽ gây tắc hoàn toàn ĐMV và gây ra thiếu máu cơ tim xuyên thành gọi là hội chứng mạch vành cấp ST chênh lên. HCMVCKSTCL có thể diễn biến nặng và chuyển thành HCMVCSTCL.
HCMVCKSTCL có biểu hiện cơn đau thắt ngực cấp tính, tuy nhiên trên điện tâm đồ có thể có sóng ST chênh xuống, T âm nhưng không có sóng ST chênh lên và sóng Q, men tim có thể tăng hoặc không
Đặc điểm ở bệnh nhân HCMVCKSTCL
Hội chứng mạch vành cấp không ST chênh lên thường gặp ở người lớn tuổi có kèm theo các bệnh lý mạn tính như bệnh đái tháo đường, tăng huyết áp, rối loạn chuyển hóa mỡ máu, đôi khi có thể gặp cả ở các bệnh nhân sau can thiệp mạch vành.
Triệu chứng cơ năng
- Cơn đau thắt ngực điển hình của bệnh mạch vành gồm:
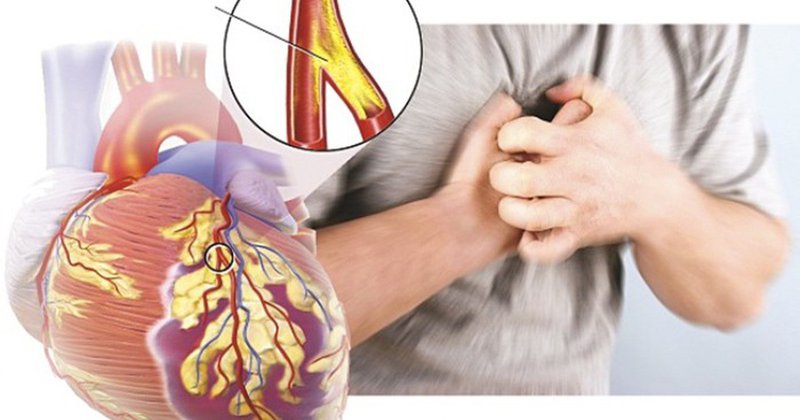
Cơn đau thắt ngực điển hình của bệnh mạch vành
- Các tình huống cơn đau ngực thường gặp như:
Triệu chứng thực thể
Phân tầng nguy cơ dựa vào các dấu hiệu sau:
- Tuổi, tiền sử mắc các bệnh lý tim mạch và các bệnh lý khác
- Tính chất của đau ngực và các triệu chứng kèm theo
- Có dấu hiệu suy tim, trụy mạch, ngừng tuần hoàn không?
- Dấu hiệu thay đổi sóng ST, T trên điện tâm đồ
- Sự thay đổi dấu ấn men tim như Troponin T/I
- Tháng điểm GRACE
Phân tầng nguy cơ: gồm 4 nhóm nguy cơ
Nhóm nguy cơ rất cao: khi có ít nhất 1 trong các dấu hiệu sau:
- Bệnh nhân có sốc tim hoặc có rối loạn huyết động
 Bệnh nhân có sốc tim hoặc có rối loạn huyết động
Bệnh nhân có sốc tim hoặc có rối loạn huyết động
- Triệu chứng đau ngực không đáp ứng với thuốc điều trị
- Xuất hiện các rối loạn nhịp tim đe dọa tử vong
- Hội chứng vành cấp gây ra các biến chứng cơ học
- Có các dấu hiệu của suy tim cấp
- Sự thay đổi động học của sóng ST và sóng T
Các bệnh nhân thuộc nhóm này cần phải được can thiệp cấp cứu trong vòng 2 giờ kể từ khi bệnh nhân được chẩn đoán xác định.
Nhóm nguy cơ cao
Khi có tối thiểu một trong các dâu hiệu sau và các bệnh nhân thuộc nhóm này cần được can thiệp trong vòng 24h
- Có men tim tăng và được xác định chẩn đoán là nhồi máu cơ tim không ST chênh lên
- Có thay đổi sóng ST, sóng T trên điện tâm đồ dù có triệu chứng hay không
- Trên 140 điểm theo tháng điểm GRACE
Nhóm nguy cơ vừa
Cấn có kế hoạch can thiệp trong vòng 72h khi có một trong các dấu hiệu sau:
- Suy thận hoạc tiểu đường
- Suy tim sung huyết hoặc chức năng tâm thu thất trái dưới 40%
- Đau ngực tái phát sau nhồi máu cơ tim hoặc có tiền sử đặt stent mạch vành hay mổ bắc cầu nối chủ vành
- Tính theo thang điểm GRACE từ 109 đến 140 điểm.
Nhóm nguy cơ thấp là các trường hợp không có dấu hiệu nào như mô tả ở trên hoặc có đau ngực nhưng chỉ có một cơn ngắn khi nghỉ hoặc khi gắng sức
Nhóm náy có thể cân nhắc can thiệp hoặc điều trị nội khoa bảo tồn tùy thuộc vào cơ sở vật chất cũng như kinh nghiệm của cơ sở y tế. Tuy nhiên ở các trường hợp điều trị bảo tồn cần tiến hành các thăm dò không xâm lấn khi tình trạng bệnh nhân ổn định
Xét nghiệm máu
- Xét nghiệm Troponin hs T/I là xét nghiệm rất quan trọng để chẩn đoán cũng như quyết định cách tiếp cận và điều trị cụ thể:
- Theo khuyến cáo của hội tim mạch Châu Âu năm 2020, ở bệnh nhân hội chứng mạch vành cấp không ST chênh lên có huyết động ổn định, để xác định hoặc loại trừ NMCT không ST chênh lên cần dựa vào phác đồ 0h/1h hoặc 0h/2h hoặc 0h/3h trên xét nghiệm Troponin T hs theo sơ đồ sau:
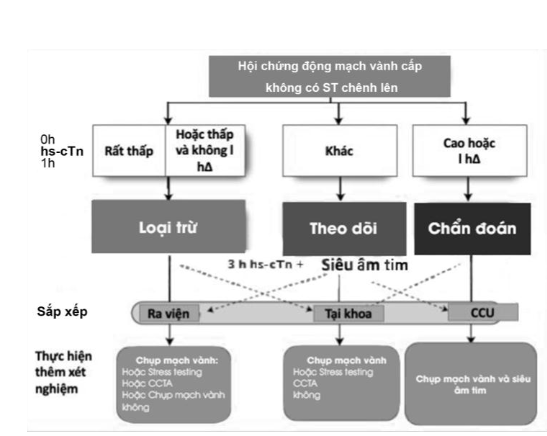
Ngoài ra cần thực hiện các XN cơ bản khác như: Công thức máu; xét nghiệm đánh giá chức năng thận, chức năng gan, điện giải đồ; sàng lọc bệnh đái tháo đường; bộ mỡ máu 4 chỉ số; chức năng tuyến giáp nếu lâm sàng nghi ngờ có bệnh lý tuyến giáp, khí máu…
Thăm dò chẩn đoán hình ảnh
Điện tâm đồ
Siêu âm tim qua thành ngực
Ở các bệnh nhân hội chứng mạch vành cấp không có ST chênh lên thì trên siêu âm tim có thể thấy hình ảnh giảm hoặc mất vận động vùng cơ tim, rối loạn chức năng thất trái, thất phải, ngoài ra có thể phát hiện các tổn thương van tim, các nguyên nhân khác gây đau ngực.
Siêu âm tim gắng sức, điện tâm đồ gắng sức không được chỉ định ở các bệnh nhân hội chứng mạch vành cấp không có ST chênh lên.
Chụp cắt lớp vi tính (CLVT) động mạch vành
Chỉ định chụp CLVT động mạch vành được khuyến cáo ở bệnh nhân có khả năng mắc bệnh động mạch vành thấp, trung bình và trên hình ảnh điện tim hay xét nghiệm men tim có kết quả bình thường hoặc chưa chẩn đoán được.
Chụp động mạch vành qua da được khuyến cáo ở các bệnh nhân có nguy cơ mắc bệnh rất cao, cao hoặc vừa do đây là một thăm dò xâm lấn nên chỉ thực hiện khi xét can thiệp động mạch vành ngay nếu có chỉ định.
Chẩn đoán phân biệt:
Tùy thuộc vào bệnh nhân thuốc nhóm phân tầng nguy cơ nào (như trên) mà cần có chiến lược can thiệp hay điều trị nội khoa khác nhau
Điều trị nội khoa
Thuốc kháng kết tập tiểu cầu
Cần phối hợp điều trị thuốc Aspirin với 1 trong các thuốc ức chế P1Y12 ở các bệnh nhân được chẩn đoán là hội chứng mạch vành cấp không có ST chênh lên. Tuy nhiên phối hợp các thuốc như thế nào cần cá thể hóa ở từng bệnh nhân phụ thuộc vào nguy cơ chảy máu cũng như nguy cơ huyết khối.
Các thuốc:
Thuốc chống đông
Đối với bệnh nhân hội chứng vành cấp không có ST chênh lên thì việc dùng thuốc chống đông là bắt buộc
Các loại thuộc chống đông gồm: heparin trọng lượng phân tử thấp (enoxaparin), heparin không phân đoạn, thuốc ức chế trực tiếp thrombin như bivalirudin, thuốc ức chế chọn lọc yếu tố Xa như fondaparinux.
Chống chỉ định dùng thuốc tiêu sợi huyết ở bệnh nhân HCMVC không có ST chênh lên
Các phương pháp phối hợp khác
Liệu pháp oxy ở bệnh nhân có suy hô hấp hoặc SPO2 <90%
Điều trị tái thông động mạch vành
Chiến lược về điều trị tái thông động mạch vành, thời gian điều trị phụ thuộc vào phân tầng nguy cơ ở bệnh nhân
Điều trị tiếp theo sau khi bệnh nhân ra viện
- Bệnh nhân sau hội chứng mạch vành cấp không phải khỏi bệnh mà là chuyển sang giao đoạn ổn định tương đối và hội chứng mạch vành mạn. Do đó bệnh nhân cần được tư vấn, giáo dục về bệnh, cần điều chỉnh các yếu tố nguy cơ và đặc biệt là cần phải thăm khám định kỳ và uống thuốc suốt đời theo chỉ định của bác sĩ chuyên khoa
- Các yếu tố thay đổi lối sống, thăm khám định kỳ, tuân trị rất quan trọng, nó ảnh hướng đến diễn biến cũng như tiên lượng bệnh.
- Ngoài điều trị các thuốc tim mạch cần điều chỉnh tốt các bệnh lý kèm theo như tăng huyết áp. đái tháo đường, rối loạn mỡ máu…
- Thuốc điều trị sau ra viện tùy thuộc vào từng bệnh nhân cụ thể và cần theo chỉ định của bác sĩ. Có thể dùng các thuốc sau:
Tài liệu tham khảo:
Quý khách hàng vui lòng lựa chọn dịch vụ y tế theo nhu cầu!
